Имате съмнение за белодробна фиброза?
Не отлагайте – насочете пациента към специализиран център за интерстициални белодробни заболявания (ИББ) още днес.

Променящо живота и потенциално летално заболяване
- Белодробната фиброза е сериозно белодробно заболяване, което може да доведе до необратимо увреждане на белите дробове.1 То е потенциално животозастрашаващо и към момента е нелечимо.2
- Белодробната фиброза засяга около 400 000 души в Европа.3
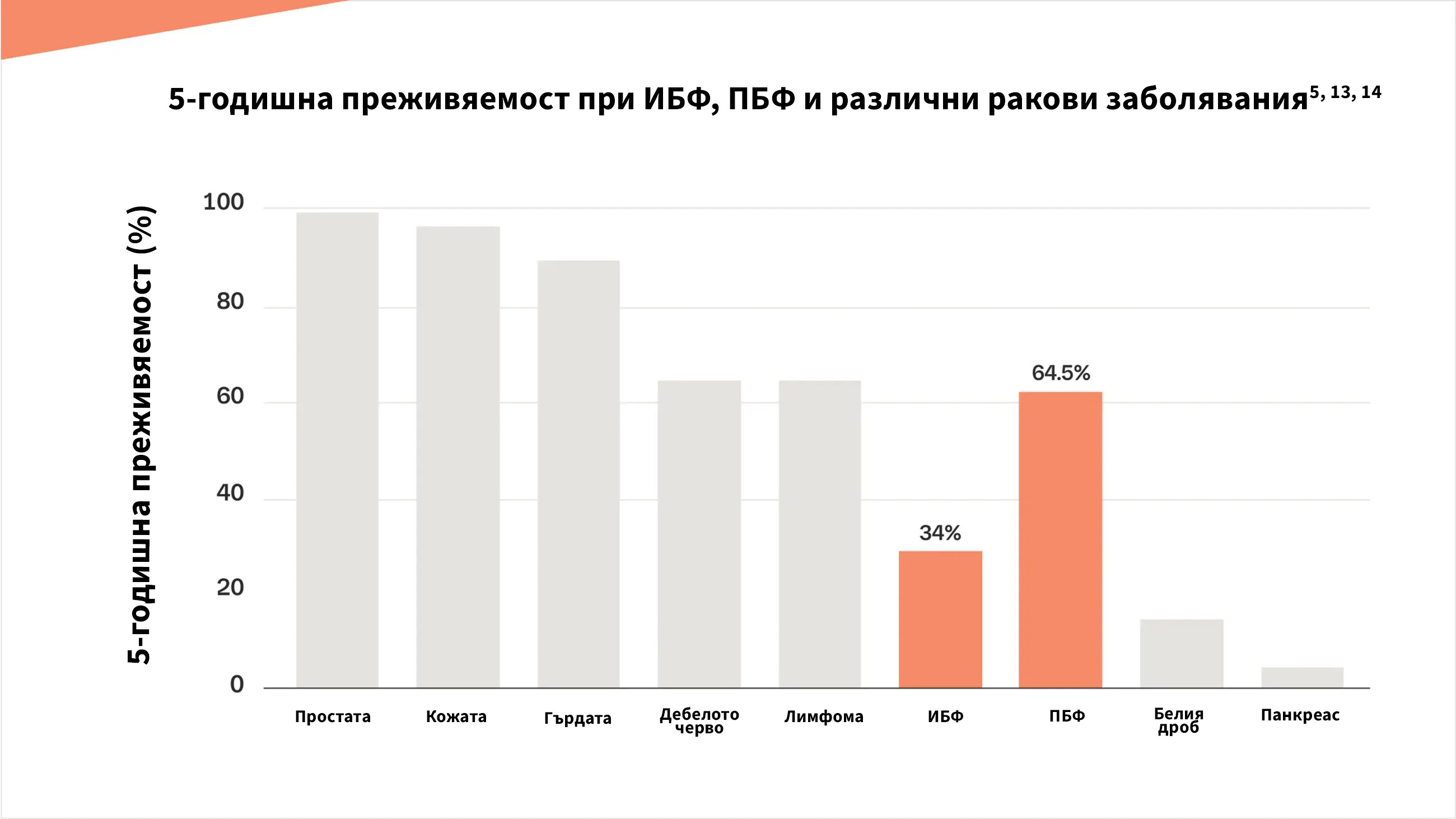
- Продължителността на живота след поставяне на диагноза белодробна фиброза е едва 3–7 години3, а идиопатичната белодробна фиброза (ИБФ) – най-честата форма на фиброзно интерстициално белодробно заболяване (ИББ)1 – има неблагоприятна прогноза, със средна преживяемост от само 2 до 5 години4 – по-смъртоносна от някои видове рак.5 Прогресивната белодробна фиброза (ПБФ) включва всяко нефиброзно ИББ, което прогресира.6
- Белодробна фиброза има краткосрочни и дългосрочни последици7,8, включително риск от развитие на други сериозни състояния като сърдечна недостатъчност и белодробна хипертония.8,9
- Ранното разпознаване е от решаващо значение, тъй като увреждането на белите дробове може да бъде необратимо, но погрешната диагноза и забавеното диагностициране са често срещани.4,10,11
- До 55% от пациентите с ИББ получават погрешна диагноза.12
Потенциално предотвратими последици при белодробна фиброза
При БФ продължителното възпаление в белите дробове може да доведе до фиброза и загуба на еластичност.1,15 Това прогресивно заболяване може да бъде непредсказуемо и безмилостно, като с времето нарушава белодробната функция.1,8,16
Ранното разпознаване, насочването към специализиран цетър и започването на ефективна антифибротична терапия са ключови за запазване на белодробната функция и забавяне на прогресията на заболяването.4,10,11,17,18
Без тези стъпки белодробната фиброза води до значителни краткосрочни и дългосрочни последици за вашите пациенти.7,8
Краткосрочни последици7,8,11,19,20
Неефективен кислороден обмен
Намаляване на белодробната функция

Намалена кислородна сатурация и
толерантност към физически натоварвания
Дългосрочни последици8,9,11
Сърдечна недостатъчност
Белодробна хипертония

Намаление от 5–10% на форсирания витален капацитет (FVC) е свързано с повишен риск от смърт.
ИББ могат да се проявят паралелно със заболявания на съединителната тъкан
ИББ могат да се развият при пациенти с вече съществуващи заболявания на съединителната тъкан, като ревматоиден артрит (РА) и системна склероза (СС).21
Тези пациенти са изложени на риск от прогресивна фиброза, независимо от основното заболяване на съединителната тъкан22
Автоимунните ИББ представляват сериозна заплаха за здравето на пациента.

|

|
Познайте рисковите фактори, разпознайте предупредителните сигнали
ИБФ

1 на 200 души над 70-годишна възраст страдат от ИБФ

Често срещано при пациенти с ИБФ

До 20% от пациентите имат фамилна анамнеза за белодробна фиброза.

Включва рискове на работното място като въглища, силициев диоксид и азбест.
Автоимунни ИББ

РА, СС, идиопатични възпалителни миопатии (ИВМ), смесени съединителнотъканни заболявания (ССЗ) и болестта на Сьогрен (БС) са свързани с повишен риск от прогресивна ИББ в сравнение с общата популация.

По-често срещано при по-възрастни мъже

Тютюнопушенето е сериозен риск при ревматоиден артрит
Признаци и симптоми на белодробна фиброза
Разпознаването на пациенти с предупредителни признаци и симптоми на БФ е от решаващо значение.
Препоръчва се скрининг на пациенти със заболявания на съединителната тъкан още преди появата на симптоми.31 Необясними симптоми при пациенти със ССЗ, като задух и суха кашлица, трябва да предизвикат съмнение за ИББ.32–34
По-долу са изброени признаците, за които трябва да внимавате.10,19,35,36

Задух и умора

Суха упорита кашлица

Подуване на пръстите
Велкро крепитации
Обърнете внимание – вашите пациенти може да описват белодробна фиброза
Ангажирането на пациентите в разговор за техните респираторни симптоми е от решаващо значение, тъй като може да помогне за разкриването на ранни признаци на БФ, което позволява по-ранна идентификация и по-навременна интервенция.

Време за преглед и оценка
Навременната оценка на пациенти с тревожни признаци и симптоми на белодробна фиброза е от жизненоважно значение – ето как можете да идентифицирате промени, които могат да са признак за БФ.

Откриване на двустранни фини хрипове („велкро крепитации“), които се чуват в средната до късната фаза на вдишване и могат да бъдат индикатор за фиброзни промени в белите дробове, включително фиброзиращи автоимунни ИББ.

Ниската дифузионна способност обикновено е първият признак за наличие на ИББ. Намаленият форсиран витален капацитет и общият белодробен капацитет могат да подсказват за наличие на по-изразена фиброза в белите дробове.
Бърз и неинвазивен метод. Открива B-линии, които могат да насочат към БФ, като индикират удебелена или фиброзирала белодробна тъкан.

Златен стандарт за диагностика на БФ – метод, който оценява цялата белодробна структура. Препоръчва се провеждане дори когато рентгенографията на гръдния кош изглежда нормална. Обикновено се извършва в специализирани ИББ центрове, затова е важно навременно насочване. HRCT се препоръчва пред това да се разчита единствено на симптоми и тестове за белодробна функция.
Слушайте характерните звуци на белодробна фиброза
Чуйте разликата при аускултация на белите дробове при:
Открийте най-близкия до вас специализиран ИББ център
Навременното насочване към специализиран и участието на мултидисциплинарен екип са от съществено значение за поставяне на точна диагноза и ранно започване на лечение.7,10,41 Тези центрове разполагат с най-прецизните диагностични инструменти и възможности за започване на ефективна антифибротична терапия, която забавя прогресията на заболяването и подпомага запазването на белодробната функция.7,10,36 Използвайте инструмента по-долу, за да откриете най-близкия до вас център.
болници са намерени
Разгледайте разнообразието от пациентски профили
Кога да подозирате белодробна фиброза? Използвайте нашите пациентски профили, за да идентифицирате бързо лица в риск.
Тези профили подчертават ключови различия в симптомите, прогресията и рисковите фактори, като ви помагат да разпознавате и реагирате по-ефективно при белодробна фиброза.
Започнете сега, за да усъвършенствате уменията си за разпознаване.

Калина - Идиопатична белодробна фиброза (ИБФ)

Борис - Идиопатична белодробна фиброза (ИБФ)

Юлия - Свързана с ревматоиден артрит интерстициална белодробна болест (РА-ИББ)

Росен - Хроничен хиперсензитивен пневмонит

Надя - Интерстициална белодробна болест, свърана със системна склероза (ССк-ИББ)
-
Yu QY, Tang XX. Aging Dis. 2022;13(1):73–86.
-
Caban JJ, et al. Conf Proc IEEE Eng Med Biol Soc. 2011;2011:6216–6219.
-
European Pulmonary Fibrosis Federation. https://www.eu-pff.org/about-pulmonary-fibrosis/ Accessed July 2025.
-
Molina-Molina M, et al. Expert Rev Respir Med. 2018;12(7):537–539.
-
Vancheri C, et al. Eur Respir J. 2010;35(3):496–504.
-
Raghu G, et al. Am J Respir Crit Care Med. 2022;205(9):e18–e47.
-
Hofman DE, et al. Respir Res. 2024;25(1):395.
-
Pulmonary Fibrosis Foundation. Available at:https://www.pulmonaryfibrosis.org/understanding-pff/about-pulmonary-fibrosis/what-is-pulmonary-fibrosis. Accessed July 2025.
-
Panagiotou M, et al. Eur Respir Rev. 2017;26:160053.
-
Oldham JM, Noth I. Respir Med. 2014;108(6):819–29.
-
Cosgrove GP, et al. BMC Pulm Med. 2018;18(1):9.
-
Arcana RI, et al. J Pers Med. 2023;13:1589.
-
Strongman H, et al. Adv Ther. 2018;35(5):724–736.
-
Kwon BS, et al. Respir Res. 2021;22:282.
-
Chimenti I, et al. Front Physiol. 2022;21;12:830683.
-
Wells AU, et al. Respir Res. 2024;25:448.
-
Alsomali H, et al. Pulm Ther. 2023;9(2):177–193.
-
Hoyer N, et al. BMJ Open Respir Res. 2022;9(1):e001276.
-
Pulmonary Fibrosis Foundation. Available at: https://www.pulmonaryfibrosis.org/understanding-pff/about-pulmonary-fibrosis/symptoms. Accessed July 2025.
-
Nho RS, et al. Am J Pathol. 2022;192(5):750–761
-
Johnson SR, et al. Arthritis Rheumatol. 2024;76:1201–13.
-
Castelino FV, Moua T. ACR Open Rheumatol. 2021;3(5):295–304.
-
Molina-Molina M, et al. Expert Rev Respir Med. 2022;16(7):765–774.
-
Juge P-A, et al. RMD Open. 2023;9:e003491.
-
Pulmonary Fibrosis Foundation. Available at: https://www.pulmonaryfibrosis.org/docs/default-source/programs/educational-materials/pulmonary-fibrosis-quick-facts/about-pf-fact-sheet---march-2021.pdf?sfvrsn=8742afc_10. Accessed July 2025.
-
Pulmonary Fibrosis Foundation. Available at: https://www.pulmonaryfibrosis.org/understanding-pff/about-pulmonary-fibrosis/causes. Accessed July 2025.
-
Zaman T, Lee JS. Curr Pulmonol Rep. 2018;7(4):118–125.
-
Raghu G, et al. Am J Respir Crit Care Med. 2018;198(5):e44–e68.
-
Joy GM, et al. Eur Respir Rev. 2023;32:220210.
-
Shaw M, et al. Eur Respir Rev. 2015;24(135):1–16.
-
Morais A, et al. Pulmonology. 2025;31(1):2416840.
-
Esposito AJ, et al. Clin Chest Med. 2019;40(3):545–560.
-
Brady D, et al. Radiol Cardiothorac Imaging. 2021;3(4):e200625.
-
Wallace B, et al. Curr Opin Rheumatol. 2016;28(3):23–45.
-
Sgalla G, et al. BMC Pulm Med. 2018;18(1):103.
-
Kumar DP. Indian J Rheumatol. 2021;16(Suppl 1):S69–S78.
-
Shao T, et al. Front Immunol. 2021;12:684699.
-
Pulmonary Fibrosis Foundation. https://www.pulmonaryfibrosis.org/docs/default-source/programs/educational-materials/ptfspulmonaryfunction-tests/pff_-pulmonary-function_v10_final-version-1.pdf?sfvrsn=33a8e250_1. Accessed July 2025.
-
Manolescu D, et al. Clin Interv Aging. 2018;13:437–449.
-
Watanabe S, et al. Mod Rheumatol. 2025;35:79–87.
-
Lough G, et al. ERJ Open Res. 2025;11(2):00899–2024.

